パシフィックニュース
術後装具が支える“安定した骨癒合”─ 脊椎手術後の装具選択と運用の工夫
装具
リハビリテーション

宝塚市立病院
医師 森山 徳秀
2026-03-02
体幹装具療法は、治療方針の立て方や適用の考え方において、病院やドクターごとに多様なアプローチが存在します。保存療法としての活用にとどまらず、手術との併用や術後管理まで含めた一連の治療戦略の中で、装具の役割は年々広がりを見せています。
今回の取材では、脊椎疾患治療において「手術」と「装具」をパッケージとして捉え、包括的な治療体系を構築している宝塚市立病院の医師:森山徳秀さまにお話を伺いました。現場で実際に行われている治療の考え方や装具活用のポイントを通して、体幹装具療法の新たな可能性を探ります。
宝塚市立病院
副院長兼整形外科主任部長兼リハビリテーション科主任部長
医師 森山徳秀(もりやま とくひで)さま
宝塚市立病院ホームページ
https://www.takarazukacity-hp.com/
脊椎手術後の装具活用の基本的な流れ
「脊椎固定手術における装具療法を活用した治療をされている森山先生に、本日はお話を伺います。まずは、どのようなケースで適用されるのか、医療プロセスについて教えていただけますでしょうか。」
森山先生:診察した患者さまの脊椎固定術が決まると、入院前に硬性装具(フレームコルセット)の採寸を行います。硬性装具は手術のタイミングに合わせて納品され、手術後に装着します。装具の入れ替えをみるタイミングは手術の3か月後で、CTを撮ってスクリューやケージの位置、移植した骨に問題がないか、癒合傾向があるかを確認します。そこで問題がなければ硬性装具から軟性装具(ダーメンコルセット)に変えます。さらにその3か月後に、固定が安定すれば装具を外せます。
患者さまへの装具の着脱サポートについて
「装具の着脱が大変だという声がありますが、院内ではどのような着脱指導をされているのでしょうか?」
森山先生:看護師さんが患者さまの着脱をサポートしてくれたり、患者さま向けの装具着脱パンフレットを作ってくれたりしています。
元々、兵庫医大にいる時に宝塚市民病院から脊椎の患者さまの紹介をたくさん受けていましたが、当院では脊椎の症例が年に20例もありませんでした。それが、僕が赴任した年から当院で年間100例の手術をやることになったんです。それで最初の2、3年は術後のリハビリや装具の着脱について看護師さんに講義を行って、啓蒙活動をしていきました。すると、看護師さんが講義を受けた自分たちだけではなく、今後も継続的に知識が活用されるようにと、パンフレットを作って指導を行うようになってくれました。
装具着脱の流れとしては、抜糸するまではフレームコルセットもヒップスパイカーも患者さまは寝たままで、看護師さんが着け外しを行います。抜糸後に少しずつ動けるようになってから、座って着脱するようになります。寝たままより座って着脱する方が、楽なんです。
固定手術をされた方はだいたい3週間後に退院されるので、退院前にシャワーの前後に着脱指導を行います。独居の方の場合は、手術後3か月間は、入浴時に湯船につからずシャワーで済ますようにお願いします。湯船に入ると股関節がぐっと屈曲してストレスになってしまいますので。
術後のリハビリ・退院後の受診から装具卒業までの流れ
「退院後は、自宅か回復期病院のどちらが多いのでしょうか?」
半々ぐらいですね。独居の方が退院していきなり自宅に戻るのはなかなか難しいですね。回復期病院にだいたい2か月ぐらいいらっしゃって、そこを退院するタイミングで、だいたい術後3か月になるのでうちにもう一度来院してもらって、CTを撮影します。その時点でダーメンコルセットになると、患者さまの着脱ストレスはかなり減って、独居の方も自身で着け外しするのが楽になります。術後3か月たって、初期固定の移植骨も癒合傾向が確認できれば、そこからずれることはまずないので。
難症例の工夫 ―ヒップスパイカーの使用についてー
森山先生:ヒップスパイカーは、もともとL5-S1の病変のみに使っていたんです。S1は骨盤にかかってきますので、普通のフレームコルセットだけでは固定力が及ばないと考え、股関節の動きを制動するためにヒップスパイカーも術後3か月装着していました。

一方で、腰椎L4-L5の固定でも肥満気味の方だとフレームコルセットがずれ上がってしまい、適合性が良くない方もおられます。そのせいでネジが緩んで、ケージが抜けてしまって再手術になってしまったという症例も数例の経験があるんです。

「ヒップスパイカーでフレームコルセットのずれを防ぎ、固定力を上げることができるのですね。ヒップスパイカーを使うことで、その他に骨盤の前傾や後傾が防げたり、回旋が抑制されたりするというメリットもありますか?」
森山先生:もちろんです。後で、当院や大学病院時代の症例も数例あるのでご紹介します。
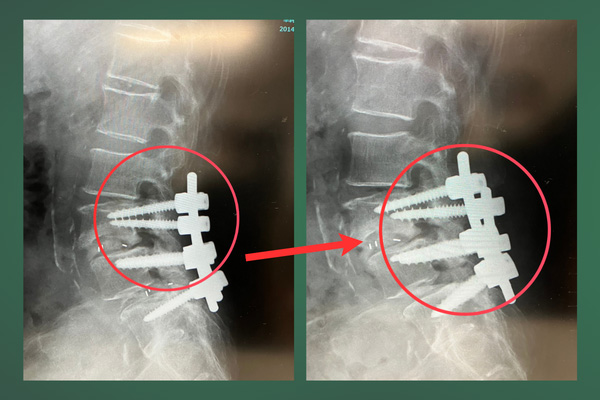
森山先生:太っていてフレームコルセットが上にずれてしまうと、下の方の固定力が弱まってしまうと思われます。このケースでは確か、抜けてきたケージが神経に触ってしまったので結局ケージを抜いてしまいました。このような経験がありましたので、肥満の患者さまの場合は術後の3か月はヒップスパイカーを使おうということになりました。それ以降は、ネジが抜けた症例はありません。
「術後の固定にヒップスパイカーを使うのに、どのような経緯があったのですか?」
森山先生:兵庫医大で脊椎をやっている当時から、先輩の先生には「5Sにはヒップスパイカーだ」と言われていました。また、当時、神戸百年記念病院にドイツにも留学された謝先生というドクターがいらっしゃって、神戸医療センターの宇野先生と僕との3人がたまたま国際学会でご一緒になったことがあるのですが、5Sは普通のコルセットだけでなくヒップスパイカーで股関節もかけないと無理やろという話をした覚えがあります。そこで僕よりも年上の先生も、同じことを考えておられるんだなと思いました。
でも今は患者さんの着脱のストレスも考えてどんどん簡素化されてきて、大学病院ではヒップスパイカーを使わなくなってきていると思います。また、すごく経過がいい場合は3か月にこだわらず、術後2か月ぐらいでダーメンコルセットに変える場合もあります。
フレームコルセットVSプラスチックモールドコルセットについての見解
「私たちは硬性コルセットでフレームコルセットを納めることが多いのですが、これは前も後ろもマジックテープでパッと開くので、臥位装着がしやすいのが利点だと考えています。また、ジュラルミンのフレームの曲げ加工も比較的容易なので、調整しやすいのもメリットなんですが、関西以外、全国的には硬性コルセットはプラスチックモールドで作られているケースが多いと聞いています」
森山先生:そうなんですね。腰椎分離症の論文で、急性期の治療時の箇所にプラスチックモールドの絵が描かれているのを見ますが、確かにプラスチックモールドよりフレームコルセットの方が臥位装着しやすいのは利点ですね。固定力も、どこからどこまでって装着するところに印を付けたりして再現性をもたせれば、プラスチックモールドもフレームコルセットも変わらなそうです。
少し前に、圧迫骨折でのコルセットについてフレームコルセットとダーメンコルセットを比較した英文論文を見ました。確か、骨癒合率はあまり変わらなくて、アライメントの配列を維持するのはフレームコルセットの方がよかった、という内容だったと記憶しています。
現在の治療プロセスを行うようになった経緯について
「森山先生が脊椎手術後の装具療法について現在の治療プロセスを行われるようになったのは、臨床現場で先輩の先生から伝えられた形を引き継がれたからですか?」
森山先生:実は、10年目ぐらいの早い時期に上の先生がいなくなってしまって。大体の流れを教えてもらっていたので、あとは自身の経験を重ねる中で術後3か月をターニングポイントにして装具を切り替えるという形になって、これまでやってきました。
最初から固定に硬性コルセットを使わず、ダーメンコルセットのみ使われる先生もいらっしゃいますが、その場合との差異は前向き研究で比較しないと難しいですね。当院の場合でも5%ぐらい骨癒合が遅れる症例も実際ありますが、そこから再手術になるケースはあまりありません。CTでは癒合せずに前後屈の動きが5~7度ぐらいあっても症状がないので、追加の手術はなしで様子をみるということがほとんどです。むしろちゃんと癒合しても、次に隣接する問題が起こって手術するというケースは増えてきています。
僕のプロトコールは3か月、3か月、1か月なので患者さまにとっては拘束性が高いのですが、その分骨癒合率が高いのかはわかりません。だから、一時期、僕も最初から軟性コルセットにしようかと考えた時もありましたが、そのように変更するにも根拠が必要なので、結局あまり変えずに来ています。
苦労した点、リハビリの注意点、保険者からの問い合わせについて
「装具療法を活用した治療プロセスを定着させていくために、苦労されたことなどはありますか?」
脊椎の手術を多い年で180件、今は130件ほどですが平均で年間150件ぐらいやっているため、週に2人から3人ほどその患者さまが来られるので、看護師さんもどういう風にケアしたらいいのかを考えてくれています。リハビリ、手術室看護師、病棟看護師を対象に最初の3年ぐらい続けて講義した内容をパンフレットにしたものが、すこしずつ修正されて洗練された内容になっていると思います。
「リハビリについては、運動療法の部分で何か理学療法士の先生にオーダーすることはありますか?」
森山先生:腰椎について僕はリハビリの内容に関しては、全く口出ししないですね。ただ、退院する基準というのはあって、階段昇降ができて、屋外歩行ができるようになったらそれが退院の目安になります。装具の着脱も自立できていれば、退院して自宅に帰れます。ただ、逆にリハビリの進捗が遅れ気味な方は回復期のリハビリ病院に転院となります。
「保険者から、なぜ硬性装具と軟性装具を処方するのか問い合わせを受けたことはございますか?」
森山先生:何回か言われたことはあるけれど、やはり骨の癒合を考えると最初は前傾後傾だけでなくねじれも止められる硬性装具の方が骨癒合率がいいから使用するし、3か月経過後にCT撮影して癒合傾向があってスクリューのゆるみがないのが確認できれば、ちょっとした回旋や前後傾を許容するような軟性装具に変えていくという狙いがあるので、そのために硬性装具と軟性装具の両方が必要だという話ですよね。

ただ、拘束性が高いので患者さまのストレスが大きくなってしまうことはあるかもしれません。それでも、装具を着けてもらわないと手術ができないというお話は、事前にさせてもらっています。
そのうえで女性や80歳代の方など骨の弱い、もろい方でも固定術が必要な方にはどんどんと手術を行っています。
なるほど、治療の流れの中で硬性装具と軟性装具を使い分ける理由がよく分かりました。
患者さまの負担も考えながら、それでも安全に骨癒合を進めるための工夫なんですね。
貴重なお話をありがとうございました。
取材を終えて
治療方針の根拠を丁寧に説明し、患者さまの負担と治療効果の両立を図る森山先生の姿勢からは、装具療法を単なる補助的手段ではなく、手術成績を左右する重要な治療要素として捉えていることが伝わってきました。
制度上の課題や患者さま負担への配慮と向き合いながらも、最適な治療を追求する現場のリアルな声は、今後の脊椎治療と体幹装具療法のあり方を考えるうえで、大きな示唆を与えてくれます。
手術技術の進歩により、脊椎疾患治療は大きく発展を遂げています。その中で体幹装具は、単なる固定具ではなく、治療効果を最大化し、患者さまの早期回復を支える重要な要素となりつつあります。
今回ご紹介した取り組みは、手術と装具を一体の治療パッケージとして捉えることで、医師・セラピスト・義肢装具士が共通の方針のもと連携し、より質の高い医療提供を実現しているひとつのモデルケースといえます。体幹装具療法のあり方は、まだ進化の途上にあります。本記事が、読者の皆さまにとって自施設での治療方針を見つめ直す一助となり、より良い臨床実践につながることを願っています。
ご案内
パシフィックサプライでは、弊社グループ会社:川村義肢株式会社の製造工場にて、全国の義肢製作所さま向けにダーメンコルセットを納期一週間でお届けするサービスを実現しております。ダーメンコルセット 製品ページはこちら(川村義肢HP)
本サービスは、弊社グループで展開するセントラルファブリケーション事業の取り組みの一つです。製作所さまの業務効率化を目指し、業務フロー改善や製品供給体制の強化など、さまざまな側面から現場を支援しています。
オルトップ セントラルファブリケーション事業についてはこちら(川村義肢HP)
ご興味ございましたら、ご相談・お問い合わせなどお気軽にご連絡ください。
オルトップ セントラル セントラル営業・推進課 佐々木 崇 |  |
関連情報
© 2017 Pacific Supply Co.,Ltd.
コンテンツの無断使用・転載を禁じます。
対応ブラウザ : Internet Explorer 10以上 、FireFox,Chrome最新版 、iOS 10以上・Android 4.4以上標準ブラウザ